循環器センター
チーム×ハイブリッドによる、近代的な循環器医療

循環器センター長
田中 寿和
■ 資格
田中 寿和
■ 資格
- 日本内科学会認定内科医
- 日本循環器学会認定循環器専門医
- 日本心血管インターベンション治療学会指導医
- 日本高血圧学会指導医・専門医
- 日本循環器学会認定循環器専門医
- 臨床研修指導医講習会修了
- ICD/CRT研修修了
- 緩和ケア研修会修了
- レーザ心内リード抜去システムトレーニング終了
センター長あいさつ
チーム×ハイブリッドによる、近代的な循環器医療

狭心症や心筋梗塞といった虚血性心疾患、大動脈弁狭窄といった弁膜症、心不全、不整脈など、多岐にわたる循環器疾患に対し、高度なチーム医療を提供していくのが循環器センターです。2013年、愛知県初となるハイブリッド手術室の増設、県内で3病院のみ行うことができるデバイス抜去治療を開始したことでチーム医療を推進するプラットフォームが確立され、2017年のハートチーム(循環器内科と心臓血管外科を含む多職種で構成されたチーム)結成とともに、当センターの発足が実現されました。
これまで循環器疾患というのは、診断や薬物・カテーテル治療を循環器内科が、手術を心臓血管外科が主に行っていました。しかし近年では、医療の発展に伴い、カテーテル治療と手術治療を組み合わせたハイブリッド治療が主流となって来ています。内科と外科、さらには専門性の高い多職種が協同して治療にあたることで、加齢によるリスクなどを抑えた治療が可能になりつつあるのです。このような現場の状況と来るべき超高齢化社会の到来を見据えていくと、当センターが担う役割は今後ますます重要になっていくものだと考えています。
昨今の目標としましては、大動脈弁狭窄症に対する「TAVI(タビ)」、大動脈瘤に対する「TEVER・EVER(ティーバー・イーバー)」といった新しい治療法の推進、そして、心雑音・弁膜症外来、不整脈外来、心不全看護外来といった充実の外来機能を活かしたセンターの運営があげられます。特に、2017年よりスタートした慢性心不全看護認定看護師による「心不全看護外来」の重要性及び需要は高くなっていくと考えられ、より多くの方に外来へ足を運んでいただき、岡崎地域全体の循環器疾患に対する意識を高めていければと考えています。加えて、地域のクリニックや行政と連携した循環器疾患予防の啓蒙にも当センターが中心となって積極的に進めてまいります。
循環器疾患は、日本における主な死亡原因のひとつであり、がん治療や生活習慣病に関連して発症する可能性もある怖い疾患です。命の危機にさらされる方を一人でも防いでいくためには、日々の生活習慣の改善とともに、定期的な検査の実施や早期発見・早期治療が重要となります。当センターでは治療のみならず、患者さんやご家族からの生活様式の相談や管理サポートも行っておりますので、どうぞお気軽にご相談ください。私たちとともに、循環器疾患の予防と早期発見・早期治療を目指していきましょう!
これまで循環器疾患というのは、診断や薬物・カテーテル治療を循環器内科が、手術を心臓血管外科が主に行っていました。しかし近年では、医療の発展に伴い、カテーテル治療と手術治療を組み合わせたハイブリッド治療が主流となって来ています。内科と外科、さらには専門性の高い多職種が協同して治療にあたることで、加齢によるリスクなどを抑えた治療が可能になりつつあるのです。このような現場の状況と来るべき超高齢化社会の到来を見据えていくと、当センターが担う役割は今後ますます重要になっていくものだと考えています。
昨今の目標としましては、大動脈弁狭窄症に対する「TAVI(タビ)」、大動脈瘤に対する「TEVER・EVER(ティーバー・イーバー)」といった新しい治療法の推進、そして、心雑音・弁膜症外来、不整脈外来、心不全看護外来といった充実の外来機能を活かしたセンターの運営があげられます。特に、2017年よりスタートした慢性心不全看護認定看護師による「心不全看護外来」の重要性及び需要は高くなっていくと考えられ、より多くの方に外来へ足を運んでいただき、岡崎地域全体の循環器疾患に対する意識を高めていければと考えています。加えて、地域のクリニックや行政と連携した循環器疾患予防の啓蒙にも当センターが中心となって積極的に進めてまいります。
循環器疾患は、日本における主な死亡原因のひとつであり、がん治療や生活習慣病に関連して発症する可能性もある怖い疾患です。命の危機にさらされる方を一人でも防いでいくためには、日々の生活習慣の改善とともに、定期的な検査の実施や早期発見・早期治療が重要となります。当センターでは治療のみならず、患者さんやご家族からの生活様式の相談や管理サポートも行っておりますので、どうぞお気軽にご相談ください。私たちとともに、循環器疾患の予防と早期発見・早期治療を目指していきましょう!
循環器センターのご案内
人工知能を用いた心臓検査「FFRCT」を導入しました。
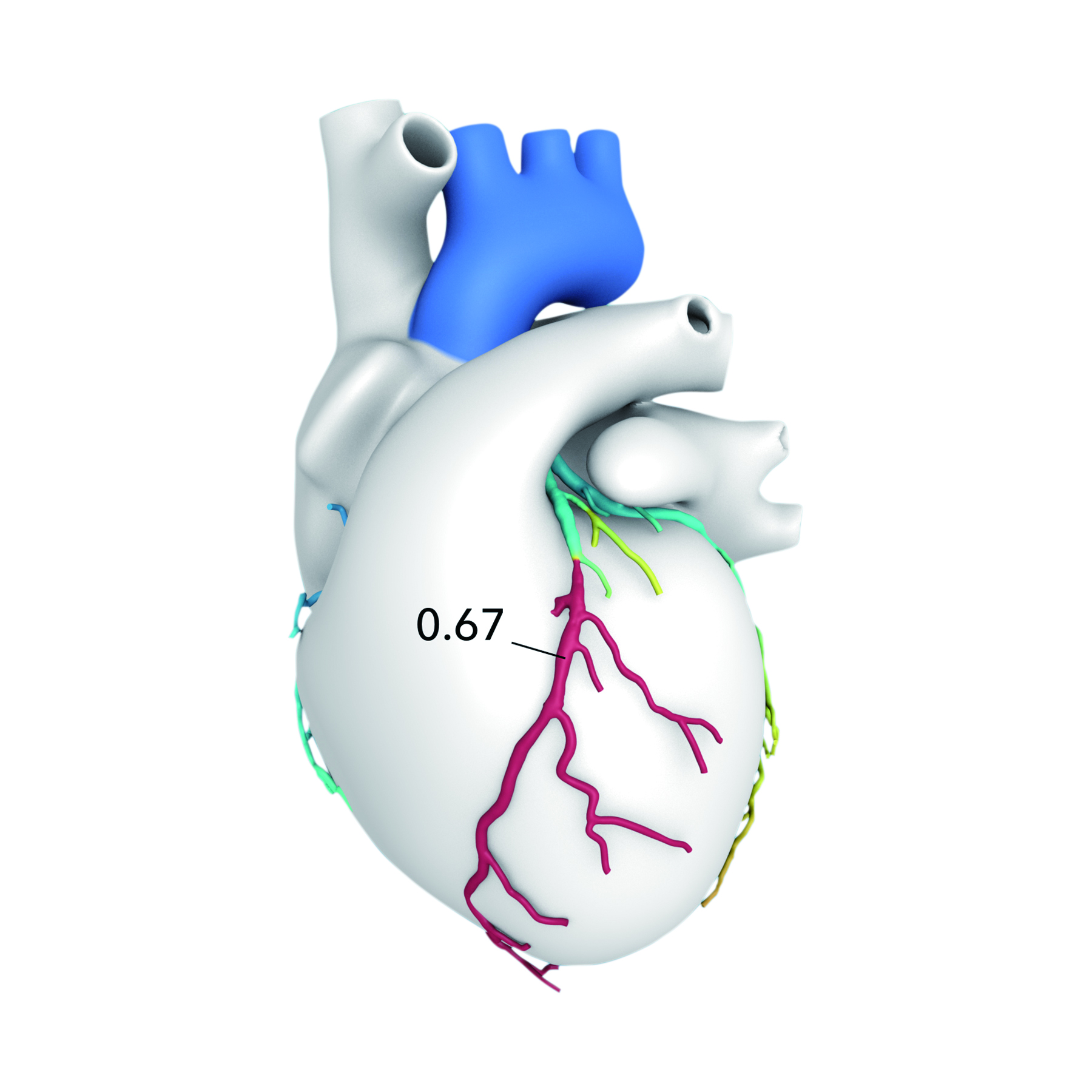
FFRCT検査の導入には厳格な施設基準が設けられており、現段階では全国的にも導入可能な施設は少ない中、当院でも新しい心臓の検査であるFFRCTを導入致しました。
従来からの冠動脈CT検査で冠動脈に狭くなった部分(狭窄)が見つかった場合、特に血管が半分程度狭くなっている場合や複数の狭窄がある場合、冠動脈CT検査の結果だけでは狭窄が“心臓の働きにどの程度悪い影響を与えているのか?” “症状の原因となっているのか?” といった事を確認する判断することは難しく、心臓カテーテル検査、心筋シンチグラフィー等の検査を追加しで調べる必要がありました。
今回導入したFFRCT検査は症状の安定した患者様で、冠動脈が狭くなり、心臓に十分な血液を供給できなくなる狭心症疑いの方に対して、冠動脈CT検査の画像データをもとに、最新の人工知能を用いたコンピューター技術を用いて行われます。
このFFRCT検査では新たな身体への負担なしに個別の冠動脈3Dモデルを作成し、狭窄が心臓の働きにどのように影響するのかをシミュレーション・解析し、より精度の高い診断と治療方法の決定に役立てることが出来ます。
従来からの冠動脈CT検査で冠動脈に狭くなった部分(狭窄)が見つかった場合、特に血管が半分程度狭くなっている場合や複数の狭窄がある場合、冠動脈CT検査の結果だけでは狭窄が“心臓の働きにどの程度悪い影響を与えているのか?” “症状の原因となっているのか?” といった事を確認する判断することは難しく、心臓カテーテル検査、心筋シンチグラフィー等の検査を追加しで調べる必要がありました。
今回導入したFFRCT検査は症状の安定した患者様で、冠動脈が狭くなり、心臓に十分な血液を供給できなくなる狭心症疑いの方に対して、冠動脈CT検査の画像データをもとに、最新の人工知能を用いたコンピューター技術を用いて行われます。
このFFRCT検査では新たな身体への負担なしに個別の冠動脈3Dモデルを作成し、狭窄が心臓の働きにどのように影響するのかをシミュレーション・解析し、より精度の高い診断と治療方法の決定に役立てることが出来ます。
外来での冠動脈CT検査
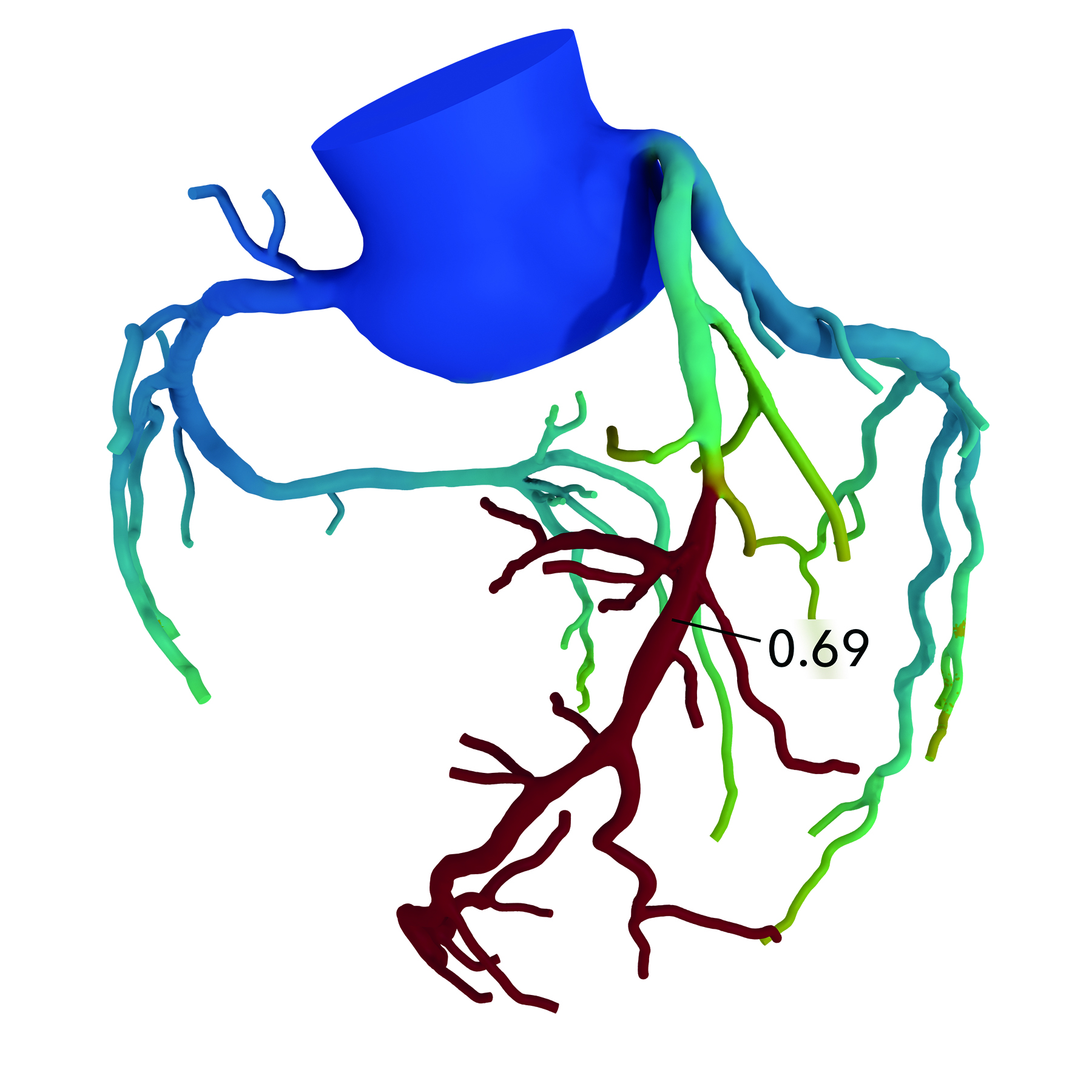
冠動脈CT画像データを用いて血液の流れを解析します
経カテーテル的大動脈弁留置術(TAVI)開始しました。

当院では、経カテーテル的大動脈弁留置術の厚生労働省施設基準を満たしており、保険診療として実施しております。
詳細は下記「TAVI(タビ)とは」をご覧ください。
詳細は下記「TAVI(タビ)とは」をご覧ください。
2017年4月、岡崎市民病院に循環器センターが発足しました。これにより、循環器チームとして内科と外科、多職種によるチーム医療を推進するソフトウェアのプラットフォームができました。これで2013年に増設した愛知県初のハイブリッド手術室をハードウェアとして、チーム医療を進める両輪が明らかになりました。心臓や血管を対象とする循環器領域では、診断と薬物・カテーテル治療は循環器内科、手術治療は外科と役割分担が比較的明瞭でした。近年、カテーテル治療の発展につれて両科に加えて多職種でハートチームを結成し、協同して治療にあたることが増えました。また、全身動脈硬化の進んだ患者さんが増加し、カテーテル治療と手術治療を組み合わせるハイブリッド治療の必要性が高まりました。循環器センターでは高齢化社会の到来に合わせ、加齢という要素を考慮しつつ、生涯にわたって適切な時期に適切な治療を進めていきます。

循環器センター長
循環器内科
田中 寿和
循環器副センター長
心臓血管外科
水谷 真一

循環器副センター長
循環器内科
鈴木 徳幸
循環器副センター長
臨床工学室
木下 昌樹
循環器センターの診療内容一覧
検査
心エコー・負荷心エコー・血管エコー・経食道心エコー
心電図・ホルター心電図・トレッドミルテスト
心臓血管3DCT(FFRCT)・心臓MRI・血管の画像(MRA)
心筋シンチグラフィ
心肺運動負荷試験
など
心エコー・負荷心エコー・血管エコー・経食道心エコー
心電図・ホルター心電図・トレッドミルテスト
心臓血管3DCT(FFRCT)・心臓MRI・血管の画像(MRA)
心筋シンチグラフィ
心肺運動負荷試験
など
| 疾患グループ | 対象疾患例 | 治療例 |
| 冠動脈 | 狭心症、心筋梗塞 | カテーテル治療、冠動脈バイパス手術 |
| 弁膜症 | 大動脈弁狭窄症・閉鎖不全症、僧帽弁狭窄症・閉鎖不全症、三尖弁狭窄症・閉鎖不全症 | カテーテル治療(TAVI)、弁形成手術、弁置換手術 |
| 心不全 | 各種基礎疾患 | 薬物治療、生活習慣改善、両室ペーシング |
| 心臓理学療法 | 心不全、心臓・大血管術後 | 理学療法 |
| 不整脈 | 心房細動、房室ブロック、頻脈 | カテーテルアブレーション(上室頻拍・心室頻拍) クライオアブレーション(心房細動) メイズ手術 |
| 不整脈デバイス | 徐脈、致死的不整脈、心不全 | ペースメーカ治療(MRI対応ペースメーカシステムなど) 植込み型除細動器(ICD)治療・心臓再同期療法(CRT) |
| 不整脈デバイス合併症 | 感染、リード不全 | レーザーシースによる不整脈デバイス摘出手術 |
| 成人先天性 | 根治術後、経過観察中 | 病状に応じて適宜 |
| 高血圧 | 各種高血圧症 | 薬物治療、生活習慣改善 |
| 肺高血圧 | 原発性肺高血圧症 | 薬物治療 |
| 睡眠呼吸障害 | 睡眠時無呼吸症候群(SAS) | 呼吸補助装置 |
| 大動脈 | 大動脈瘤、大動脈解離 | ステントグラフト手術(TEVAR、EVAR)、人工血管置換術 |
| 末梢動脈 | 閉塞性動脈硬化症、急性動脈閉塞 | カテーテル治療、バイパス手術、血栓除去術 |
| 静脈 | 下肢静脈瘤 | 血管内焼灼手術、ストリッピング手術 |
循環器センター在籍スタッフ保有の学会認定資格
医師
日本内科学会認定内科医、指導医
日本内科学会認定総合内科専門医
日本外科学会外科専門医、指導医
日本循環器学会認定循環器専門医
心臓血管外科専門医、修練指導者
日本脈管学会脈管専門医
日本心血管インターベンション治療学会指導医・認定医
高血圧指導医
日本心臓リハビリテーション学会心臓リハビリテーション指導士
日本不整脈学会・日本心電学会認定不整脈専門医
ICD/CRT/WCD研修修了
レーザー心内リード抜去システム研修修了
植込み型心臓デバイス認定士
腹部大動脈ステントグラフト指導医
胸部大動脈ステントグラフト実施医
下肢静脈瘤血管内焼灼術実施医
臨床研修指導医講習会修了
臨床工学技士
体外循環技術認定士
心血管インターベンション技師(ITE)
不整脈治療専門臨床工学技士
植込み型心臓デバイス認定士
血管診療技師(CVT)
3学会合同呼吸療法認定士
日本超音波医学会認定超音波検査士(臨床検査技師有資格者)
理学療法士
心臓リハビリテーション指導士
3学会合同呼吸療法認定士
診療放射線技師
日本超音波医学会認定超音波検査士
救急撮影認定技師
CT認定技師
臨床検査技師
日本超音波医学会認定超音波検査士
血管診療技師(CVT)
日本心エコー図学会認定専門技師
日本周術期経食道心エコー(JBPOT)認定
看護師
慢性心不全看護認定看護師
集中ケア認定看護師
救急看護認定看護師
糖尿病看護認定看護師
インターベンションエキスパートナース(INE)
心臓リハビリテーション指導士
3学会合同呼吸療法認定士
植込み型心臓デバイス認定士
日本内科学会認定内科医、指導医
日本内科学会認定総合内科専門医
日本外科学会外科専門医、指導医
日本循環器学会認定循環器専門医
心臓血管外科専門医、修練指導者
日本脈管学会脈管専門医
日本心血管インターベンション治療学会指導医・認定医
高血圧指導医
日本心臓リハビリテーション学会心臓リハビリテーション指導士
日本不整脈学会・日本心電学会認定不整脈専門医
ICD/CRT/WCD研修修了
レーザー心内リード抜去システム研修修了
植込み型心臓デバイス認定士
腹部大動脈ステントグラフト指導医
胸部大動脈ステントグラフト実施医
下肢静脈瘤血管内焼灼術実施医
臨床研修指導医講習会修了
臨床工学技士
体外循環技術認定士
心血管インターベンション技師(ITE)
不整脈治療専門臨床工学技士
植込み型心臓デバイス認定士
血管診療技師(CVT)
3学会合同呼吸療法認定士
日本超音波医学会認定超音波検査士(臨床検査技師有資格者)
理学療法士
心臓リハビリテーション指導士
3学会合同呼吸療法認定士
診療放射線技師
日本超音波医学会認定超音波検査士
救急撮影認定技師
CT認定技師
臨床検査技師
日本超音波医学会認定超音波検査士
血管診療技師(CVT)
日本心エコー図学会認定専門技師
日本周術期経食道心エコー(JBPOT)認定
看護師
慢性心不全看護認定看護師
集中ケア認定看護師
救急看護認定看護師
糖尿病看護認定看護師
インターベンションエキスパートナース(INE)
心臓リハビリテーション指導士
3学会合同呼吸療法認定士
植込み型心臓デバイス認定士
学会等認定施設
日本循環器学会専門医研修施設
日本心血管インターベーション学会認定研修施設
日本不整脈心電学会認定不整脈専門医研修施設
日本内科学会認定教育施設
小児循環器専門医修練施設群内修練施設
心臓血管外科専門医認定機構基幹施設
日本脈管学会脈管専門医研修指定施設
外科専門医修練指定施設
胸部大動脈瘤ステントグラフト実施施設
腹部大動脈瘤ステントグラフト実施施設
経カテーテル的大動脈弁置換術実施施設
補助人工心臓治療関連学会協議会インペラ部会認定施設
日本心血管インターベーション学会認定研修施設
日本不整脈心電学会認定不整脈専門医研修施設
日本内科学会認定教育施設
小児循環器専門医修練施設群内修練施設
心臓血管外科専門医認定機構基幹施設
日本脈管学会脈管専門医研修指定施設
外科専門医修練指定施設
胸部大動脈瘤ステントグラフト実施施設
腹部大動脈瘤ステントグラフト実施施設
経カテーテル的大動脈弁置換術実施施設
補助人工心臓治療関連学会協議会インペラ部会認定施設
関連設備
ハイブリッド手術室
血管撮影装置
人工心肺装置
心臓カテーテル室
X線アンギオグラフィシステム
画像診断装置(IVUS・OCTなど)
不整脈解析装置(3Dマッピングシステム)
補助循環装置(IABP・IMPELLA(インペラ)・ECMO (PCPS))
心臓CT・MRI
3/4D心臓超音波診断装置 3台
エルゴメーター(心電図・エコー対応)
64列マルチスライスCT装置(FFRCT対応)
MRI装置
SPECT装置
CPX関連装置
血管撮影装置
人工心肺装置
心臓カテーテル室
X線アンギオグラフィシステム
画像診断装置(IVUS・OCTなど)
不整脈解析装置(3Dマッピングシステム)
補助循環装置(IABP・IMPELLA(インペラ)・ECMO (PCPS))
心臓CT・MRI
3/4D心臓超音波診断装置 3台
エルゴメーター(心電図・エコー対応)
64列マルチスライスCT装置(FFRCT対応)
MRI装置
SPECT装置
CPX関連装置
専門外来のご案内
心雑音・弁膜症外来 -心臓に雑音がある といわれたら-
心雑音がある、心臓弁膜症といわれた方を対象に、精査と弁膜症への理解を深めるための外来です。心雑音、弁膜症の精査には心エコー検査が必須であり、この検査等で病態、重症度を評価して、治療方針などを決めます。
弁膜症は心臓弁の構造が変化して弁狭窄や逆流をきたし、心臓の動きに負荷をかけます。この負荷は心臓が動いている限り続くので、生涯にわたって弁膜症は経時的に悪化します。よって、弁膜症の患者さんは定期的に心エコー検査を受けて、適切な時期に適切な治療を受けることが望ましいとされています。
・木曜日午後 予約制、紹介状希望
・担当:循環器専門医、心臓血管外科専門医
弁膜症は心臓弁の構造が変化して弁狭窄や逆流をきたし、心臓の動きに負荷をかけます。この負荷は心臓が動いている限り続くので、生涯にわたって弁膜症は経時的に悪化します。よって、弁膜症の患者さんは定期的に心エコー検査を受けて、適切な時期に適切な治療を受けることが望ましいとされています。
・木曜日午後 予約制、紹介状希望
・担当:循環器専門医、心臓血管外科専門医
不整脈外来
不整脈を指摘された方や、不整脈が疑われる動悸症状で医療機関を受診された方を対象に、医療機関よりご紹介頂き、専門的不整脈診療を受けて頂く外来です。受診希望の方は、かかりつけの医療機関にご相談ください。
不整脈外来では診断・病気の説明・重症度評価・精密検査や治療の必要性検討・日常生活などにおける一般的な注意事項に加え、必要な患者さんには通院検査(ホルター長時間携帯型心電図など)による定期的な経過観察を、また治療適応あれば薬物療法・カテーテル治療(アブレーション)・ペースメーカーなど植え込み型デバイス手術治療などを、地域の先生方と連携して行っていきます。
・木曜日午後、予約制、紹介状必要
・担当:不整脈専門医
不整脈外来では診断・病気の説明・重症度評価・精密検査や治療の必要性検討・日常生活などにおける一般的な注意事項に加え、必要な患者さんには通院検査(ホルター長時間携帯型心電図など)による定期的な経過観察を、また治療適応あれば薬物療法・カテーテル治療(アブレーション)・ペースメーカーなど植え込み型デバイス手術治療などを、地域の先生方と連携して行っていきます。
・木曜日午後、予約制、紹介状必要
・担当:不整脈専門医
ペースメーカ外来
ペースメーカ外来とは、完全房室ブロックや洞不全症候群などの脈が遅くなる不整脈がある患者さんに移植されるペースメーカ(PM)や、心室細動や心室頻拍など致死的不整脈がある患者さんに移植される植込み型除細動器(ICD)、また心不全を改善するために移植される両室ペーシング機能付きのペースメーカ(CRT)などの、植込み型心臓デバイス(CIEDs)を管理する外来です。毎週水曜日に予約制で行っており、来院していただいて植込み型心臓デバイスのチェックをしています。安定していれば4-6ヶ月毎に受診をしていただいています。また一部患者さんには在宅モニタリングシステム(RMS)を併用して管理を行っています。ペースメーカ外来では主に植込み型心臓デバイスの管理を行う外来でありますので、そのほかの体調の変化などがあるときには、かかりつけの主治医の先生などにご相談下さい。
遠隔モニタリングシステム:RMS(remote monitoring system)
遠隔モニタリングシステム機能を搭載したペースメーカや植込み型除細動器などの植込み型心臓デバイスを植込んだ患者さんが、専用中継器を自宅に設置し、携帯電話回線を介して心内心電図や計測等の情報やデバイスの機能のデータをウェブサーバに送信するシステムです。
この遠隔モニタリングシステムでは、定期のフォローアップ外来の前に使用中の医療機器の情報が送信されるため、担当医や医療スタッフ等がその情報を解析します。その解析結果をもとに効率的に検診を行うことで、診療の質と安全性の向上、来院時の在院時間を減らすことができます。将来的にはフォローアップ外来のための来院回数が少なくなることも期待されています。また、解析情報を確認した後で必要と判断した場合、担当医や医療スタッフから患者さんへ連絡を行うことがあります。このシステムではデバイスが記録している情報であれば、患者さんが体調が悪いときに言葉では伝えきれない症状を、受診前に担当医がいち早く把握できます。
この遠隔モニタリングシステムでは、定期のフォローアップ外来の前に使用中の医療機器の情報が送信されるため、担当医や医療スタッフ等がその情報を解析します。その解析結果をもとに効率的に検診を行うことで、診療の質と安全性の向上、来院時の在院時間を減らすことができます。将来的にはフォローアップ外来のための来院回数が少なくなることも期待されています。また、解析情報を確認した後で必要と判断した場合、担当医や医療スタッフから患者さんへ連絡を行うことがあります。このシステムではデバイスが記録している情報であれば、患者さんが体調が悪いときに言葉では伝えきれない症状を、受診前に担当医がいち早く把握できます。
心臓リハビリテーション
急性心筋梗塞、急性心不全、心臓・大血管手術後などの回復期において、リハビリテーションは早期回復に寄与し、その重要性は強く認識されています。当院では、専門資格を持った担当者が従事して、入院中のみならず、外来治療においてもリハビリテーションを継続しています。患者さんにとっては日常生活がリハビリテーションですが、その評価目的のためにも外来でのリハビリテーションは重要だと考えています。
心臓リハビリテーション指導士より
心臓リハビリテーションとは、心臓病によって低下した心機能や全身機能を改善して心臓病の再発や新規発症を予防し、生活の質を改善するために行うものです。心臓リハビリでは運動療法だけでなく食事療法や禁煙など生活習慣の改善、患者さんが自分の病気についてよく理解する事が重要となります。そのため当院では患者さんの状態に合わせて医師や看護師、理学療法士、薬剤師、臨床検査技師、栄養士、臨床工学技士など他職種と連携を図り入院後早期からの心臓リハビリを実施しています。また再発予防には退院後も継続した運動療法や生活管理が必要なため、外来心臓リハビリテーションにも力を入れています。
心臓リハビリテーションの効果
・心肺機能や筋力が向上し、生活が楽になります。
・心臓病での入院回数が減り、心臓病での死亡率を低下させることができます。
・心不全症状が軽減します。
・自律神経の働きが改善します。
・血圧を下げる、糖や脂質の代謝を改善する、肥満を改善することができます。
・冠動脈バイパス術後のグラフト開存率が改善します。
心臓リハビリテーション指導士より
心臓リハビリテーションとは、心臓病によって低下した心機能や全身機能を改善して心臓病の再発や新規発症を予防し、生活の質を改善するために行うものです。心臓リハビリでは運動療法だけでなく食事療法や禁煙など生活習慣の改善、患者さんが自分の病気についてよく理解する事が重要となります。そのため当院では患者さんの状態に合わせて医師や看護師、理学療法士、薬剤師、臨床検査技師、栄養士、臨床工学技士など他職種と連携を図り入院後早期からの心臓リハビリを実施しています。また再発予防には退院後も継続した運動療法や生活管理が必要なため、外来心臓リハビリテーションにも力を入れています。
心臓リハビリテーションの効果
・心肺機能や筋力が向上し、生活が楽になります。
・心臓病での入院回数が減り、心臓病での死亡率を低下させることができます。
・心不全症状が軽減します。
・自律神経の働きが改善します。
・血圧を下げる、糖や脂質の代謝を改善する、肥満を改善することができます。
・冠動脈バイパス術後のグラフト開存率が改善します。
心不全サポートチーム
心不全看護外来
高齢化社会の到来、急性心筋梗塞治療などの進歩に伴い心不全患者は急増しています。心不全管理には薬物治療に加えて、塩分制限や糖尿病管理、運動管理など日常生活上の留意事項がたくさんあります。また、心不全の増悪は早期発見、早期治療ができれば、早期回復が望めます。悪化してからの治療では回復も遅く、回復困難になることもあります。よって、最近の考え方ではチーム医療として、医師のみならず、看護師などが患者さんの生活に関わることが望ましいとされています。循環器センターでは、慢性心不全認定看護師による心不全看護外来を開設しています。ここではより細やかに患者生活に関わることによって、心不全の悪化防止に努めています。今後は、診療所や訪問看護システムと連携し、心不全増悪の発見、治療を患者さんのより身近で行うシステムを構築したいと考えています。
慢性心不全看護認定看護師 より
心不全とは、心臓から全身に十分な血液が送れなくなる状態のことを言い、症状としては息切れや倦怠感、浮腫み、食欲不振などが起こります。
原因は高齢であることや、虚血性心疾患・弁膜症・高血圧症・糖尿病・慢性腎臓病・不整脈など様々です。そのため患者さんは複数の疾患を持つことにより、水分制限、塩分制限、治療服薬の不徹底となり、また、精神的・身体的ストレスが大きく、適切な心不全管理が困難な状況になることがあります。
さまざまな問題を抱える心不全患者さんの急性増悪の回避や、生活の質を向上させるために、当院では各々の問題を専門とする医療職がチームを組み、専門性を生かしたチームアプローチを行っています。
そのひとつに当院では慢性心不全看護認定看護師による「心不全看護外来」を行っています。心不全を抱えながらも患者さんがその人らしく、住みなれた場所で充実した生活を長く送るために、患者さんそれぞれの心機能や、生活様式に合わせて、日常生活のアドバイスやサポートを行っています。
患者さんだけでなく、ご家族の方も含め、心臓疾患で日常生活に支障があり、お困りの際は是非ご相談ください。
慢性心不全看護認定看護師 より
心不全とは、心臓から全身に十分な血液が送れなくなる状態のことを言い、症状としては息切れや倦怠感、浮腫み、食欲不振などが起こります。
原因は高齢であることや、虚血性心疾患・弁膜症・高血圧症・糖尿病・慢性腎臓病・不整脈など様々です。そのため患者さんは複数の疾患を持つことにより、水分制限、塩分制限、治療服薬の不徹底となり、また、精神的・身体的ストレスが大きく、適切な心不全管理が困難な状況になることがあります。
さまざまな問題を抱える心不全患者さんの急性増悪の回避や、生活の質を向上させるために、当院では各々の問題を専門とする医療職がチームを組み、専門性を生かしたチームアプローチを行っています。
そのひとつに当院では慢性心不全看護認定看護師による「心不全看護外来」を行っています。心不全を抱えながらも患者さんがその人らしく、住みなれた場所で充実した生活を長く送るために、患者さんそれぞれの心機能や、生活様式に合わせて、日常生活のアドバイスやサポートを行っています。
患者さんだけでなく、ご家族の方も含め、心臓疾患で日常生活に支障があり、お困りの際は是非ご相談ください。
弁膜症について
心臓は血液を体全体または肺に送り出す役目をしていますが、血液の流れを一方通行にし、効率よく動かすために弁という組織が活躍しています。この弁に起きる病気が弁膜症と言われるものです。心臓には4つの弁が存在し、それぞれの弁が開かなくなる狭窄症、閉まらなくなる閉鎖不全症、両者が起きる狭窄兼閉鎖不全症が存在します。かなり進行するまで無症状のことも珍しくありません。
弁膜症の起きる原因として加齢による動脈硬化、心筋梗塞、心筋症、感染症、リウマチ熱等が存在します。弁膜症の原因は弁により異なりますが、得に左心室と大動脈の間にある大動脈弁では、加齢に伴う変性や石灰化によって大動脈弁狭窄症という病気が、高齢者に増加しています。
弁膜症の起きる原因として加齢による動脈硬化、心筋梗塞、心筋症、感染症、リウマチ熱等が存在します。弁膜症の原因は弁により異なりますが、得に左心室と大動脈の間にある大動脈弁では、加齢に伴う変性や石灰化によって大動脈弁狭窄症という病気が、高齢者に増加しています。
TAVI(タビ)とは
大動脈弁狭窄症に対する新しい治療法で正式には経カテーテル的大動脈弁留置術といいます。カテーテルという細い管に人工弁を圧縮して装着したものを、硬くなった大動脈弁まで運び広げます。この治療法は、通常の胸を開く手術(開胸)とは異なり、傷は小さく心臓を止めずにできます。1週間程度で退院となることが多く、早い社会復帰につながることが期待されます。
しかし、手術の危険性がなくなるわけではありません。通常の胸を開けて行う手術が難しい患者さんなどへ考慮する治療となります。
しかし、手術の危険性がなくなるわけではありません。通常の胸を開けて行う手術が難しい患者さんなどへ考慮する治療となります。
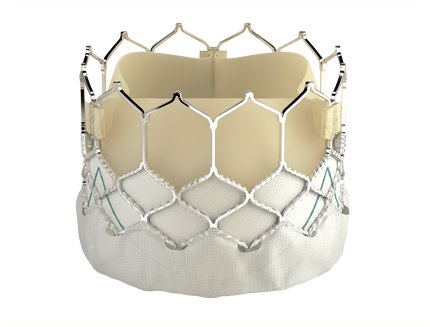
TAVIで使用される生体弁
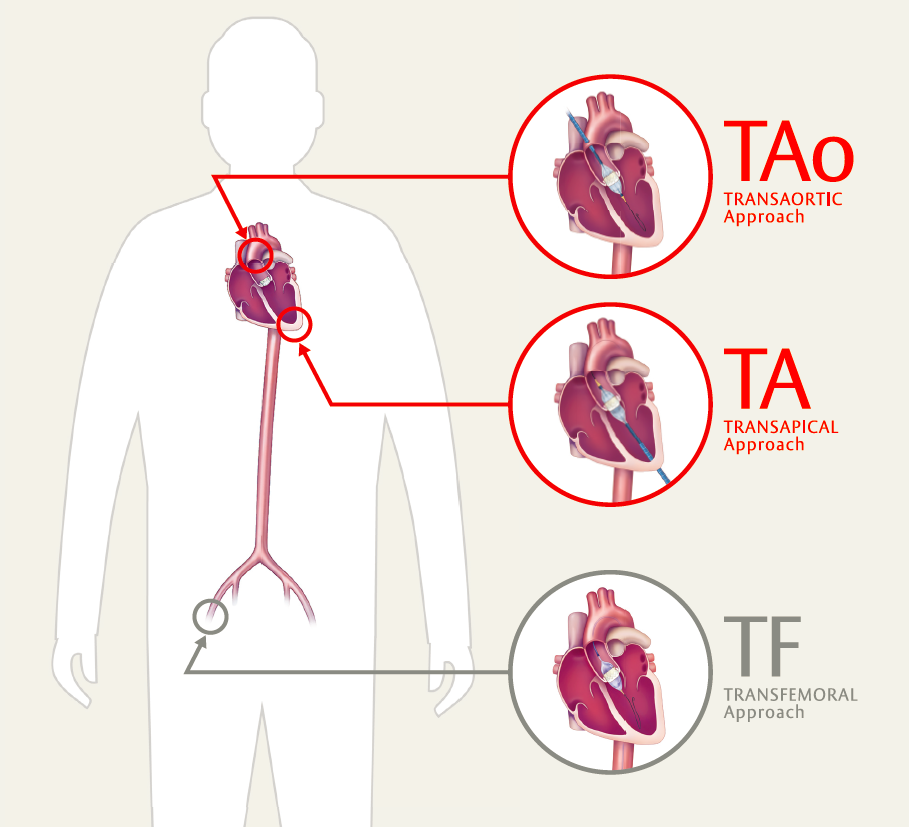
カテーテル挿入部位
TAVIの説明アニメーション
大動脈疾患について
大動脈疾患は大きく分けて、解離と大動脈瘤があります。解離は予兆のない急性疾患であり、突然死の原因となるなど、しばしば致死的となるために緊急手術の対象となることが多々あります。高血圧管理が不十分な方、指摘されたけど放置している方に発症することが多いため、高血圧を指摘されたら生活習慣の改善や服薬など、しっかりと治療の取り組むことが大切です。
大動脈瘤は進行性の疾患で、その多くはじわじわと大きくなるため、放置すれば風船と同じようにいつかは破裂するといわれています。また、ほとんど無症状であるため、他目的の検査などで偶然発見されることが多く、最悪の場合には破裂して救急搬送され、初めて大動脈瘤と診断されるといった場合があります。大動脈瘤と診断されたら、降圧治療に加えて定期的にCTなどの検査を行い、破裂前の適切な時期に手術やカテーテル治療を行うことが標準的治療です。それらは、無症状の患者さんへのリスクのある予防的治療となるため、その適否は患者さんと慎重に検討して決定していきます。
大動脈瘤は進行性の疾患で、その多くはじわじわと大きくなるため、放置すれば風船と同じようにいつかは破裂するといわれています。また、ほとんど無症状であるため、他目的の検査などで偶然発見されることが多く、最悪の場合には破裂して救急搬送され、初めて大動脈瘤と診断されるといった場合があります。大動脈瘤と診断されたら、降圧治療に加えて定期的にCTなどの検査を行い、破裂前の適切な時期に手術やカテーテル治療を行うことが標準的治療です。それらは、無症状の患者さんへのリスクのある予防的治療となるため、その適否は患者さんと慎重に検討して決定していきます。
TEVAR・EVAR(ティーバー・イーバー)とは
大動脈瘤に対する治療法でステントグラフト内挿術といいます。カテーテルという細い管に人工血管を装着したものを、大動脈瘤まで運び広げます。この治療法は、通常の胸や腹を開く手術(開胸・開腹)とは異なり、傷は小さくできます。早期に退院となることが多く、早い社会復帰につながることが期待されます。
しかし、手術の危険性がなくなるわけではありません。通常の胸や腹を開けて行う手術が難しい患者さんなどへ考慮する治療となります。
しかし、手術の危険性がなくなるわけではありません。通常の胸や腹を開けて行う手術が難しい患者さんなどへ考慮する治療となります。
EVARの説明アニメーション
TEVARの説明アニメーション
不整脈デバイス合併症について
不整脈や心不全治療の一つとして、ペースメーカ、植込み型除細動装置(ICD)、両室ペーシング装置(CRT)などのデバイス移植があります。生涯にわたって人工物移植が継続します。その間、感染やリード不全などのためにリードを含めたデバイス摘出術が必要な場合があります。当院ではこの手術に最適なレーザーシースが使用可能な施設です。全国の数十施設で実施しており、東海4県では数施設のみです。2013年に開始して以来、東海4県の十数施設から患者さんのご紹介をいただき、名古屋大学との密接な連携下に治療を重ねています。この手術の成功には、レーザーシースに加えて特殊カテーテル手技を要し、また、適切な感染制御手術、合併症への即応のために循環器内科と心臓外科、麻酔科、看護師、臨床工学技士など手術スタッフのチーム医療が必須です。
適応病態:デバイスに関連した感染、慢性疼痛、静脈血栓・狭窄、無機能リードなどリード不全
適応病態:デバイスに関連した感染、慢性疼痛、静脈血栓・狭窄、無機能リードなどリード不全
補助循環装置について
重症心不全、心原性ショックにおいて薬物を用いても回復しない場合に機械的補助循環法を用います。当院にはIABP、IMPELLA、ECMO(PCPS)があります。
IABP(Intra-Aortic Balloon Pumping):大動脈内バルーンパンピング
下行大動脈にバルーンを留置し心臓の拡張に合わせてHeガスにてバルーン拡張させて冠血流を増加させます。また心臓の収縮に合わせてバルーンを収縮させて心臓を楽にさせます。
下行大動脈にバルーンを留置し心臓の拡張に合わせてHeガスにてバルーン拡張させて冠血流を増加させます。また心臓の収縮に合わせてバルーンを収縮させて心臓を楽にさせます。
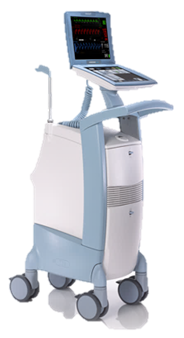
IABP装置
大動脈内バルーン
IMPELLA:循環補助用心内留置型ポンプカテーテル
小型ポンプ付きのカテーテルを心臓の左心室に挿入し脱血して大動脈に送血することにより心臓を楽にさせます。
小型ポンプ付きのカテーテルを心臓の左心室に挿入し脱血して大動脈に送血することにより心臓を楽にさせます。
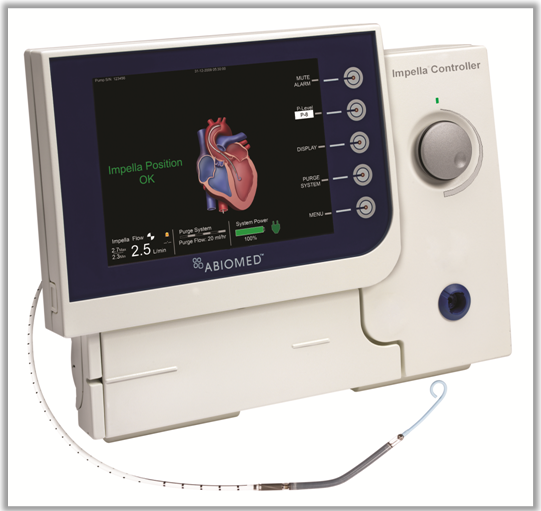
IMPELLA装置
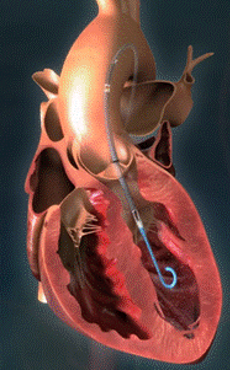
インペラの説明アニメーション
V-A ECMO(venous-artery extracorporeal membrane oxygenation):体外式膜型人工肺
=PCPS(percutaneous cardiopulmonary support):経皮的心肺補助法
大腿静脈から遠心ポンプを用いて脱血し膜型人工肺を用いてガス交換した後大腿動脈へ送血することにより心肺補助を行います。
*新型コロナウイルス肺炎に使用するECMOはV-V ECMO(venous- venous extracorporeal membrane oxygenation):体外式膜型人工肺 になります。
=PCPS(percutaneous cardiopulmonary support):経皮的心肺補助法
大腿静脈から遠心ポンプを用いて脱血し膜型人工肺を用いてガス交換した後大腿動脈へ送血することにより心肺補助を行います。
*新型コロナウイルス肺炎に使用するECMOはV-V ECMO(venous- venous extracorporeal membrane oxygenation):体外式膜型人工肺 になります。

PCPS(ECMO)装置